Was wirklich wirkt – und warum Bewegung oft nicht ausreicht
Du bewegst dich regelmäßig. Vielleicht gehst du spazieren, machst leichte Gymnastik oder nutzt ein Vibrationsgerät. Und trotzdem bleibt dieser leise Zweifel:
Kommt das überhaupt in meinen Knochen an?
Genau diese Frage trennt oberflächliche Gesundheitstipps von echter Prävention.
Denn Knochen reagieren nicht einfach auf „Bewegung“. Sie reagieren auf spezifische mechanische Reize. Und das ist ein entscheidender Unterschied.
Viele Frauen tun bereits „etwas für ihre Knochen“ – und wundern sich trotzdem über schlechtere DEXA-Werte, zunehmende Instabilität oder die Diagnose Osteopenie beziehungsweise Osteoporose. Das Problem ist oft nicht mangelnde Disziplin. Das Problem ist, dass die gesetzten Reize biologisch nicht präzise genug sind.
Die gute Nachricht: Wenn du verstehst, wie Knochen Belastung wahrnehmen, kannst du deine Bewegung deutlich gezielter einsetzen. Und genau darum geht es in diesem Artikel.
Ein kurzer Blick in die Forschung: Wie Knochen Belastung „hören“
Die Grundidee ist nicht neu. Schon Julius Wolff formulierte 1892 das später so genannte Wolff’sche Gesetz: Knochen passen sich der Belastung an, der sie ausgesetzt sind. Sie werden dort stärker, wo sie gebraucht werden.
Heute wissen wir: Diese Aussage stimmt – aber sie ist biologisch komplexer, als lange angenommen wurde.
Im Zentrum steht ein Prozess namens Mechanotransduktion. Gemeint ist die Fähigkeit von Knochenzellen, mechanische Reize in biochemische Signale zu übersetzen. Eine zentrale Rolle spielen dabei die Osteozyten, also jene Zellen, die tief im Knochengewebe eingebettet sind und gewissermaßen als Sensor-Netzwerk fungieren. Chen, Liu, You und Simmons beschrieben 2010 im Journal of Biomechanics, dass diese Zellen mechanische Belastung registrieren und dadurch Umbauprozesse im Knochen dirigieren.
Oder einfacher gesagt:
Deine Knochen „merken“, wenn sich etwas mechanisch verändert.
Und genau dann reagieren sie.
Besonders spannend ist, wie dieser Reiz entsteht. Burger und Klein-Nulend zeigten bereits 1999, dass Knochenzellen nicht nur auf Druck als solchen reagieren, sondern vor allem auf mikromechanische Veränderungen im Gewebe – insbesondere auf interstitielle Flüssigkeitsströmung. Wird Knochen belastet und wieder entlastet, bewegt sich Flüssigkeit durch die feinen Kanälchen des Knochens. Diese Bewegung wird von Osteozyten registriert und löst Signalkaskaden aus, die Osteoblasten und Osteoklasten beeinflussen.
Das ist einer der wichtigsten Punkte überhaupt:
Nicht jede Belastung ist biologisch gleichwertig.
Knochen reagieren besonders gut auf dynamische, rhythmische, wechselnde Belastung. Sie reagieren deutlich schlechter auf monotone oder rein statische Reize.
Deshalb reicht stundenlanges gleichförmiges Gehen oft nicht aus, um einen relevanten osteogenen Reiz zu erzeugen. Der Körper ist ökonomisch. Wiederholt sich ein Reizmuster zu gleichförmig, sinkt seine biologische Signalstärke.
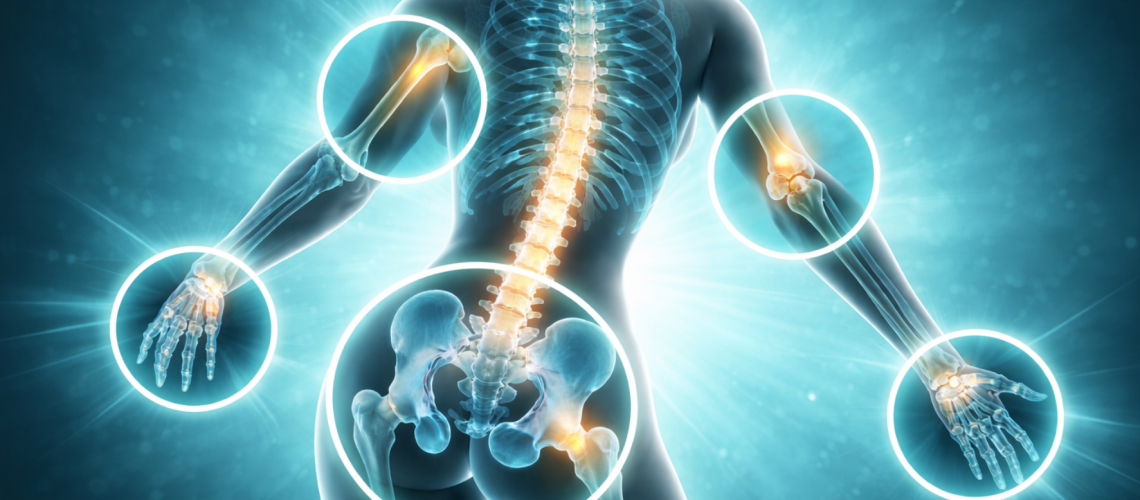
Warum gerade bestimmte Stellen im Körper besonders gefährdet sind
Wenn man sich die klinischen Daten ansieht, zeigt sich ein klares Muster: Osteoporotische Frakturen treten nicht zufällig auf. Bestimmte Regionen sind besonders anfällig:
- die Wirbelsäule
- die Hüfte
- das Becken
- die Schulter beziehungsweise der proximale Oberarm
- das Handgelenk
Diese Verteilung ist kein Zufall. Viele dieser Regionen enthalten einen hohen Anteil an trabekulärem Knochen, also schwammartig aufgebautem, stoffwechselaktivem Knochengewebe. Dieses Gewebe ist metabolisch dynamisch, reagiert sensibel auf Belastung – aber auch besonders empfindlich auf Inaktivität, hormonelle Veränderungen und Fehlverteilung von Kräften.
Wenn du es bildlich magst:
Kortikaler Knochen ist wie eine kompakte Außenwand.
Trabekulärer Knochen ist wie ein feinmaschiges inneres Traggerüst.
Und genau dieses innere Traggerüst verliert unter ungünstigen Bedingungen zuerst an Qualität.
Schauen wir uns die fünf Bereiche jetzt genauer an.
1. Die Wirbelsäule: Belastet – aber oft falsch belastet
Warum sie so anfällig ist
Die Wirbelsäule ist eines der klassischen Zielorgane der Osteoporose. Wirbelkörperfrakturen gehören zu den häufigsten osteoporotischen Frakturen überhaupt – und sie bleiben klinisch oft lange unbemerkt.
Das Paradoxe daran: Die Wirbelsäule ist permanent belastet.
Sie trägt dein Körpergewicht.
Sie arbeitet gegen die Schwerkraft.
Sie ist praktisch nie „inaktiv“.
Und genau hier liegt das Missverständnis.
Denn diese Belastung ist häufig:
- kompressiv
- vorhersehbar
- richtungskonstant
- zu wenig variabel
Aus biomechanischer Sicht bedeutet das: viel Druck, aber wenig differenzierte Reizqualität.
Chen et al. sowie frühere Arbeiten zur Mechanotransduktion machen deutlich, dass Knochen auf zyklische und variable Belastungsmuster besonders sensibel reagieren. Eine dauerhafte, monotone Kompression genügt nicht, um die osteozytären Netzwerke optimal zu aktivieren. Anders gesagt: Ein Wirbelkörper, der ständig „gleich“ belastet wird, erhält nicht automatisch einen starken Aufbauimpuls.
Was das praktisch bedeutet
Für die Wirbelsäule ist nicht nur Last entscheidend, sondern Lastwechsel.
Was ihr oft fehlt, ist:
- mikrodynamische Entlastung
- wechselnde Druckrichtungen
- fein dosierte Oszillation
- Variation in Haltung und Kraftverteilung
Deshalb sind rhythmische Mikrobewegungen, Positionswechsel und feine dynamische Impulse oft relevanter als bloßes „mehr Sitzen mit geradem Rücken“ oder starres Halten.
Was wirklich hilft
Deine Wirbelsäule braucht nicht einfach mehr Spannung. Sie braucht lebendige Belastung.
Das bedeutet konkret:
- häufige Positionswechsel statt langem Verharren
- dynamische Aufrichtung statt statischer „Korrekturhaltung“
- kleine, wiederholte Impulse statt einmaliger großer Belastung
Die Regel lautet:
👉 Bewegung innerhalb der Belastung ist für die Wirbelsäule oft wirksamer als Belastung ohne Bewegung.
2. Die Hüfte: Warum Alltagsbewegung oft nicht tief genug wirkt
Das Missverständnis mit dem Gehen
Die Hüfte wirkt robust. Sie trägt viel Last, sie arbeitet bei jedem Schritt, sie ist zentral für Alltag und Mobilität.
Trotzdem gehört gerade die Hüfte – insbesondere der Oberschenkelhals – zu den kritischsten Frakturorten bei Osteoporose.
Das wirkt auf den ersten Blick widersprüchlich. Ist es aber nicht.
Denn normale Alltagsaktivität ist zwar funktionell wichtig, aber nicht automatisch osteogen genug. In Übersichtsarbeiten zur körperlichen Aktivität und Knochengesundheit zeigt sich immer wieder: Knochen profitieren vor allem dann, wenn Belastung gezielt, hinreichend intensiv und mechanisch relevant ist. Reine Gewohnheitsbewegung reicht häufig nicht aus, um am proximalen Femur einen starken Anpassungsreiz auszulösen.
Warum das so ist
Die Hüfte reagiert nicht nur auf „Belastung“, sondern auf die Qualität der Kraftübertragung.
Klein-Nulend und andere Forschende haben gezeigt, dass Knochenzellen besonders auf dynamisch weitergeleitete Reize ansprechen. Für die Hüfte heißt das: Entscheidend ist, ob Kräfte tatsächlich vom Fuß über das Bein bis ins Becken und an den proximalen Femur weitergegeben werden – oder ob sie auf dem Weg „verpuffen“.
Das erklärt, warum gleichmäßiges Spazierengehen zwar gesund ist, aber nicht immer genügt, um die kritischen Strukturen im Bereich von Hüftkopf und Oberschenkelhals ausreichend zu stimulieren.
Was wirklich hilft
Die Hüfte braucht ankommende Impulse.
Nicht brutal.
Nicht maximal.
Aber klar, rhythmisch und biomechanisch wirksam.
Dazu gehören zum Beispiel:
- wechselnde Untergründe
- gezielte Fersenimpulse
- dynamische Gewichtsverlagerung
- stoßartige, aber kontrollierte Reizsetzung in sicherem Rahmen
Die Kernfrage lautet also nicht: Bewege ich meine Hüfte?
Sondern:
👉 Kommt die Kraft tatsächlich bis in die hüftnahen Knochenstrukturen an?
3. Das Becken: Der unterschätzte Schlüsselbereich
Warum das Becken mehr Aufmerksamkeit verdient
Das Becken wird in populären Osteoporose-Artikeln erstaunlich oft zu spät erwähnt – obwohl es biomechanisch eine Schlüsselrolle spielt.
Denn das Becken ist nicht einfach „noch ein Knochen“. Es ist ein zentraler Integrationsraum.
Hier treffen Kräfte zusammen aus:
- der Wirbelsäule
- den Beinen
- dem Bodenreaktionsimpuls
- der Rumpfstabilisation
- der Atmung und Druckregulation
Gerade deshalb ist das Becken neuro-mechanisch so interessant: Es ist kein passiver Zwischenring, sondern ein funktioneller Knotenpunkt der Kraftverteilung.
Was die Forschung dazu nahelegt
Das Mechanostat-Modell nach Harold Frost und spätere Erweiterungen machen deutlich, dass Knochen nicht nur auf Belastungshöhe reagieren, sondern auf Belastung im Verhältnis zu Schwelle, Häufigkeit und Verteilung. Für das Becken bedeutet das: Nicht allein die absolute Last ist relevant, sondern wie Kräfte räumlich organisiert und verteilt werden.
Wenn diese Verteilung gestört ist, entstehen zwei Probleme gleichzeitig:
- bestimmte Areale werden überbeansprucht
- andere erhalten zu wenig mechanischen Stimulus
Gerade bei osteoporotischen Beckenfrakturen zeigt sich klinisch, wie problematisch diese Region ist. Sie sind häufig schwer zu diagnostizieren, funktionell stark einschränkend und in manchen Fällen nur mit interventionellen oder operativen Maßnahmen stabil zu beherrschen. Darauf weisen auch biomechanische Analysen aus dem deutschsprachigen orthopädischen Raum hin, etwa zur osteoporotischen Versorgung der Symphyse und des Beckenrings.
Warum das Becken aus neurobiomechanischer Sicht so zentral ist
Wenn du aus den Neurowissenschaften kommst, ist dieser Punkt besonders interessant:
Das Becken ist nicht nur Lastträger, sondern auch Koordinationszentrum.
Hier entscheidet sich, ob Bewegung segmentiert oder integriert abläuft.
Ein schlecht eingebundenes Becken bedeutet oft:
- unklare Kraftweiterleitung
- ineffiziente Lastverteilung
- kompensatorische Überlastung in LWS, Hüfte oder proximalem Femur
Deshalb ist es absolut sinnvoll, das Becken im Artikel vor dem Handgelenk zu platzieren. Biomechanisch und funktionell ist es die deutlich zentralere Region.
Was wirklich hilft
Das Becken profitiert besonders von Bewegungen, die Druckverteilung verändern, ohne zu überfordern.
Dazu gehören:
- rhythmische Gewichtsverlagerungen
- feine Bewegungen in Rückenlage
- kontrollierte Beckenoszillation
- dynamische Verbindung zwischen Fuß, Becken und Rumpf
Die entscheidende Idee ist:
👉 Das Becken braucht nicht nur Stabilität. Es braucht durchlässige Stabilität.
Also nicht starres Halten, sondern anpassungsfähige Lastverteilung.
4. Das Handgelenk: Nicht nur ein Knochenproblem, sondern ein Reaktionsproblem
Warum das Handgelenk so häufig bricht
Die distale Radiusfraktur ist eine der häufigsten Frakturen im osteoporotischen Kontext. Meist passiert sie bei einem Sturz, bei dem man sich reflexhaft mit der Hand abstützt.
Aber der Bruch selbst ist nur das sichtbare Ende der Kette.
Denn davor liegt etwas anderes:
👉 die Qualität deiner Reaktion.
Das Handgelenk ist biomechanisch oft das Opfer einer Situation, in der Kraft nicht schnell genug umverteilt wird.
Was dahintersteckt
Sturzmechanismen sind nicht nur eine Frage von Knochendichte. Sie sind auch eine Frage von:
- Reaktionsgeschwindigkeit
- Koordination
- Bewegungsorganisation
- Kraftweiterleitung
Wenn der Körper die Energie eines Sturzes nicht in Schulter, Rumpf und Gesamtbewegung integrieren kann, landet sie im Handgelenk. Dort trifft sie dann auf ein Gebiet, das osteoporotisch häufig bereits vulnerabel ist.
Was wirklich hilft
Das Handgelenk profitiert weniger von „viel Krafttraining“ als von schneller, fein abgestimmter Reaktionsfähigkeit.
Hilfreich sind daher Übungen, die:
- schnelle Anpassung trainieren
- Arm und Schulter koppeln
- die Stoßweiterleitung verbessern
- Gelenke beweglich und reaktiv halten
Das können kleine Fangübungen sein, rasche Richtungswechsel, koordinative Hand-Arm-Muster oder sanfte Stützvarianten in sicherer Dosierung.
Die Leitfrage lautet hier:
Kann mein Körper eine plötzliche Kraft verteilen – oder bleibt sie im Handgelenk hängen?
5. Schulter und Oberarm: Die häufig unterschätzte Frakturzone
Warum dieser Bereich so oft übersehen wird
Wenn über Osteoporose gesprochen wird, denken die meisten sofort an Wirbelsäule, Hüfte und vielleicht noch ans Handgelenk. Der proximale Humerus – also der obere Oberarm nahe der Schulter – wird oft vergessen.
Dabei gehört auch diese Region zu den klassischen osteoporotischen Frakturlokalisationen.
Warum?
Weil die Schulter biomechanisch eine heikle Übergangszone ist.
Sie verbindet:
- Arm und Rumpf
- Mobilität und Stabilität
- Auffangreaktion und Kraftableitung
Wenn diese Verbindung nicht gut organisiert ist, entsteht ein Problem: Kräfte werden nicht effizient weitergeleitet, sondern lokal abgefangen.
Was biomechanisch passiert
In einem gut integrierten System laufen Kräfte über funktionelle Linien durch den Körper – vom Boden über Bein und Becken in den Rumpf und weiter in Schulter und Arm. Ist diese Verbindung unterbrochen, entstehen lokale Belastungsspitzen. Dann wird eine Stoßkraft nicht verteilt, sondern an einer vulnerablen Stelle konzentriert.
Genau das macht den proximalen Humerus bei Stürzen so anfällig.
Was wirklich hilft
Hier sind vor allem Bewegungen hilfreich, die den Arm nicht isoliert trainieren, sondern ihn in den Rumpf integrieren.
Besonders sinnvoll sind:
- rotatorische Bewegungen
- diagonale Muster
- gekoppelte Arm-Rumpf-Bewegungen
- kontrollierte Übergänge zwischen Reichweite und Rückführung
Denn die Schulter wird stabiler, wenn sie nicht „fest“ ist, sondern verbunden.
👉 Eine integrierte Schulter verteilt Kraft.
👉 Eine isolierte Schulter speichert sie lokal.
Und genau dieser Unterschied entscheidet im Ernstfall mit.
Du weißt jetzt, was deine Knochen brauchen.
👉 Hier setzt du es um.
Die 5-Tage-Challenge für starke Knochen
✔ 5 Tage
✔ 5 Minuten täglich
✔ 5 entscheidende Stellen
Das bekommst du
✔ 5 kurze Video-Einheiten (5–8 Min)
✔ Klare Schritt-für-Schritt-Anleitung
✔ Einfache Routine für zu Hause
✔ Bonus: Die 3 häufigsten Fehler
Für dich, wenn du…
👉 deine Knochen gezielt stärken willst
👉 keine Zeit für komplizierte Programme hast
👉 endlich eine klare Routine willst
Dein Ergebnis
👉 Mehr Sicherheit
👉 Mehr Klarheit
👉 Eine Routine, die wirklich wirkt
Ohne Hürden
✔ Kein Fitnessstudio
✔ Keine Geräte
✔ In deinem Tempo
Jetzt starten
Hier klicken: Nur 19 € statt 49 €
👉 Starte jetzt
und bring deinen Körper in Bewegung, die ankommt
Was alle 5 Bereiche verbindet: Die eigentliche Formel hinter knochenwirksamer Bewegung
Wenn man die Literatur zu Wolff’schem Gesetz, Mechanotransduktion, Mechanostat-Modell und Muskel-Knochen-Interaktion zusammennimmt, entsteht ein erstaunlich konsistentes Bild.
Knochen reagieren besonders gut auf:
- dynamische Belastung
- rhythmische Wiederholung
- variable Druckverhältnisse
- funktionelle Weiterleitung von Kräften
- ausreichende, aber dosierte Reizintensität
Weniger wirksam sind dagegen:
- starres Halten
- monotone, vorhersehbare Bewegung
- isoliertes Training ohne Ganzkörperintegration
- lange Phasen mechanischer Unterforderung
Dazu kommt ein weiterer Punkt, der in den letzten Jahren immer stärker betont wurde: Muskel und Knochen bilden ein funktionelles System. Buehring beschrieb 2014 die enge Interaktion zwischen Muskel und Knochen nicht nur auf mechanischer, sondern auch auf biochemischer Ebene. Muskeln beeinflussen Knochen über Belastung – aber auch über Signalmoleküle und systemische Stoffwechselprozesse.
Deshalb gilt:
👉 Wo Muskulatur abbaut, verliert häufig auch Knochen an Qualität.
👉 Wo funktionelle Muskelarbeit verbessert wird, steigen oft auch die Chancen für besseren Knochenreiz.
Der Perspektivwechsel, der im Alltag wirklich etwas verändert
Nach all diesen Daten, Modellen und Mechanismen bleibt am Ende eine einzige Frage, die wirklich zählt:
Nicht:
👉 Bewege ich mich genug?
Sondern:
👉 Wie bewegt sich Kraft durch meinen Körper?
Das ist die präzisere, klinisch relevantere und biologisch klügere Frage.
Denn genau dort entscheidet sich, ob deine Bewegung ein Knochenreiz wird – oder nur Kalorienverbrauch.
Du brauchst nicht zwangsläufig längere Trainingseinheiten. Was du brauchst, sind wiederholt gesetzte, biomechanisch sinnvolle Reize über den Tag verteilt.
Nicht größer.
Sondern präziser.
Nicht härter.
Sondern wirksamer.
Video-Serie für 0 Euro
Starterset für deine Knochengesundheit
Erfahre, wie du in einfachen Schritten
deine Knochen stärkst, die Haltung verbesserst,
Flexibilität steigerst und dein Gleichgewicht erhöhst.

0 Euro – du bekommst sofort den Zugang zur Video-Serie.
7 praktische Prinzipien für deinen Alltag
Hier sind sieben Prinzipien, die wissenschaftlich plausibel, alltagstauglich und sofort umsetzbar sind:
1. Vermeide lange statische Phasen
Wechsle deine Haltung regelmäßig. Jede Veränderung der Sitz- oder Standposition verändert Druckverhältnisse – besonders in Wirbelsäule und Becken.
2. Nutze variable Untergründe
Unterschiedliche Böden erzeugen unterschiedliche Rückmeldungen. Das verbessert die Weiterleitung von Kräften über Fuß, Bein, Becken und Hüfte.
3. Arbeite mit kleinen rhythmischen Impulsen
Sanftes Fersenaufsetzen, Mini-Erschütterungen oder dosierte Impulsbewegungen sind biomechanisch oft relevanter als bloßes „sich ein bisschen bewegen“.
4. Denke in Kraftketten, nicht in Einzelteilen
Die beste Bewegung für Knochen ist selten isoliert. Sie verbindet Regionen miteinander.
5. Nutze auch Rückenlage sinnvoll
Gerade für das Becken und die Wirbelsäule können rhythmische Bewegungen in Rückenlage hilfreich sein, weil sie Druckverteilung verändern, ohne große Last zu erzeugen.
6. Trainiere Reaktion, nicht nur Kraft
Besonders für Sturzprophylaxe und Handgelenksschutz sind Geschwindigkeit, Anpassungsfähigkeit und Koordination zentral.
7. Verteile Reize über den Tag
Mehrere kurze Reizphasen können biologisch sinnvoller sein als eine einzelne längere Einheit. Knochen reagieren auf Wiederholung – aber eben auf intelligente Wiederholung.
Osteoporose ist nicht nur eine Frage der Knochendichte. Sie ist auch eine Frage von:
- Reizqualität
- Kraftverteilung
- Bewegungsorganisation
- Integration im Gesamtsystem
Die fünf entscheidenden Stellen – Wirbelsäule, Hüfte, Becken, Schulter/Oberarm und Handgelenk – zeigen sehr klar, wo dein Körper besonders verletzlich ist. Aber sie zeigen auch, wo gezielte Bewegung den größten Unterschied machen kann.
Das ist die vielleicht wichtigste Botschaft dieses Artikels:
👉 Du musst nicht einfach mehr tun.
👉 Du musst biologisch intelligenter reizen.
Wenn dein Körper rhythmische, variable und gut weitergeleitete mechanische Signale bekommt, steigen die Chancen, dass genau das passiert, was du willst:
mehr Stabilität, bessere Anpassung, weniger Verletzlichkeit.
Deine Knochen hören zu.
Die Frage ist nur, welches Signal du ihnen gibst.
Quellen und weiterführende Literatur
Dieser Artikel stützt sich unter anderem auf folgende wissenschaftliche Arbeiten und Konzepte:
- Burger, E.H. & Klein-Nulend, J. (1999). Responses of Bone Cells to Biomechanical Forces in Vitro. Advances in Dental Research, 13, 93–98.
- Chen, J.H., Liu, C., You, L., & Simmons, C.A. (2010). Boning up on Wolff’s Law: Mechanical regulation of the cells that make and maintain bone. Journal of Biomechanics, 43(1), 108–118.
- Buehring, B. (2014). Past, Present and Future of Muscle–Bone Interactions. Clinical Reviews in Bone and Mineral Metabolism, 12, 59–60.
- Ahn, A.C. & Grodzinsky, A.J. (2009). Relevance of collagen piezoelectricity to “Wolff’s Law”: A critical review. Medical Engineering & Physics, 31(7), 733–741.
- Osteoporosis Therapy: Bone Modeling during Growth and Aging. Frontiers in Endocrinology, 2017.
- German Medical Science (2022). Minimalinvasive Versorgung der Symphyse am osteoporotischen Humanbecken – eine biomechanische Analyse. DKOU Abstract.
- Bezugnehmend auf die Forschungsarbeiten von Jenneke Klein-Nulend zur zellulären Mechanosensitivität von Knochen.
Hinweis: Dieser Artikel dient der Information und ersetzt keine medizinische Beratung. Sprich mit deinem Arzt oder deiner Ärztin, bevor du ein neues Bewegungsprogramm beginnst – insbesondere bei diagnostizierter Osteoporose, vorausgegangenen Frakturen oder bestehender Unsicherheit.
Video-Serie für 0 Euro
Starterset für deine Knochengesundheit
Erfahre, wie du in einfachen Schritten
deine Knochen stärkst, die Haltung verbesserst,
Flexibilität steigerst und dein Gleichgewicht erhöhst.

0 Euro – du bekommst sofort den Zugang zur Video-Serie.
Das könnte dir auch gefallen
Suchst du nach etwas Passendem?
Entdecke unsere Produktempfehlungen.
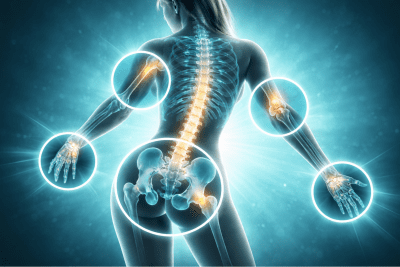
Die 5 entscheidenden Stellen im Körper bei Osteoporose
Was wirklich wirkt – und warum Bewegung oft nicht ausreicht Du bewegst dich regelmäßig. Vielleicht gehst du spazieren, machst leichte

Treppensteigen bei Osteoporose
Warum Treppen dein größter versteckter Fitness-Test sind Hier ist die unbequeme Wahrheit: Wenn sich Treppen schwer anfühlen, ist das kein

Leitfaden bei Wirbelkörperkompressionsfrakturen
Dieser Leitfaden bei Wirbelkörperkompressionsfrakturen stellt Kompressionsfrakturen vor und vermittelt ein Verständnis für die Ursachen und Behandlungen dieser Wirbelsäulenfrakturen. Was ist
Abonniere unseren Newsletter
Melde dich für unseren Newsletter an.
Erfahre vor allen anderen von neuen Produkten und exklusiven Angeboten und erhalte wertvolle Pflegetipps von unseren Expert:innen.
Indem du deine E-Mail-Adresse zur Verfügung stellst und auf „Abonnieren“ klickst, gibst du dein Einverständnis, E-Mails von Serum Oleum – Dr. Ruth Mischnick – zu erhalten. Gleichzeitig bestätigst du, unsere Datenschutzrichtlinie gelesen und verstanden zu haben. Du kannst dein Abonnement jederzeit widerrufen.